Dr. Filipe Barcelos
Ortopedista Pediátrico referência nacional em Paralisia Cerebral
A maior barreira é acreditar que não há nada a ser feito pelo paciente com paralisia cerebral.
Sempre existe um caminho!

CREMESP: 205106 | CRM-SC: 39858 | RQE: 88714
Ortopedista Pediátrico | Especialista em Paralisia Cerebral e Doenças Neuromusculares
Onde a ortopedia pediátrica encontra propósito, inovação e impacto real.
Natural de Ipatinga, vi minha trajetória mudar ao conhecer, ainda na residência, o desafio da Paralisia Cerebral. O que era uma especialidade tornou-se minha missão: transformar vidas através de um cuidado que une rigor científico, inovação e humanidade.
Acredito que o diagnóstico não é um limite. Hoje, utilizo tecnologia de ponta para romper barreiras e conquistar novos níveis de autonomia. Meu compromisso é provar que, com planejamento estratégico e acolhimento, sempre existe um caminho para a evolução.

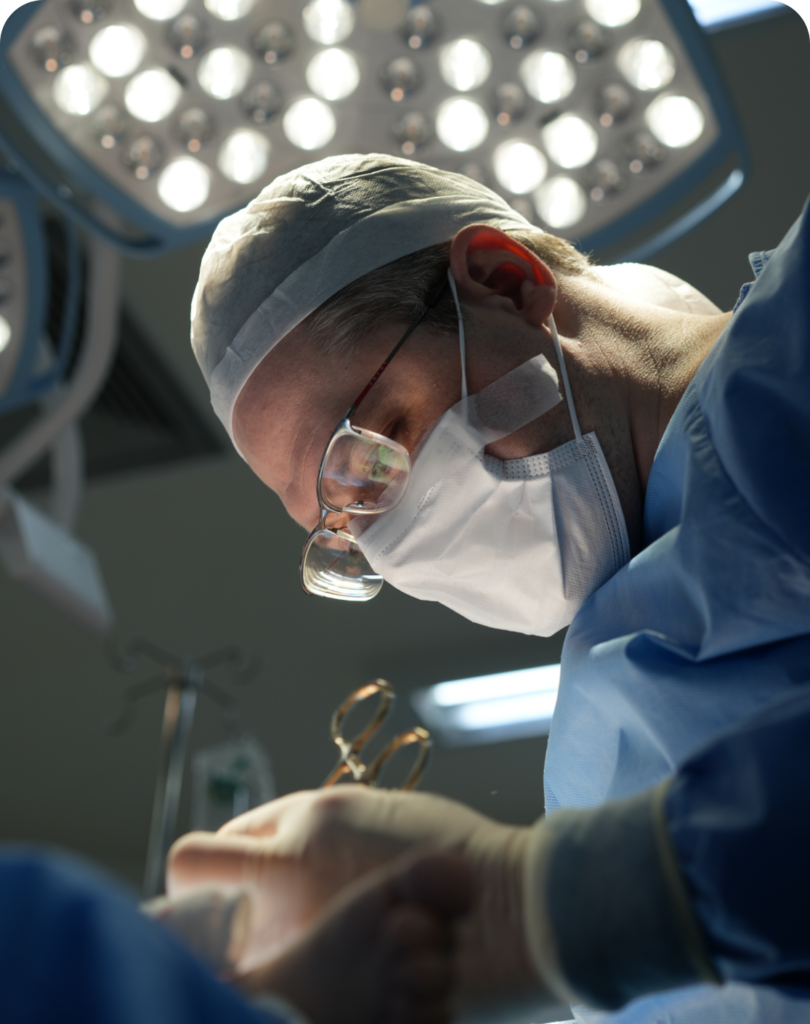
Atuação no Hospital Israelita Albert Einstein, onde integro o corpo clínico das unidades de São Paulo, aplicando o que há de mais avançado na medicina atual.
Especialista em Análise Tridimensional da Marcha, utilizando a tecnologia de ponta do Laboratório de Estudo do Movimento (LEME) para guiar cirurgias e tratamentos de alta precisão.
Referência na formação de novos especialistas, atuando como coordenador da Pós-Graduação em Ortopedia Pediátrica e professor na Faculdade Einstein.
Fundador da Clínica Get Moving, focada em um modelo de atendimento individualizado e no potencial de cada paciente.
Idealizador do Paralisia em Foco, um evento multidisciplinar criado para quem vive, estuda ou trabalha com a paralisia cerebral. Mais do que um evento científico, propõe práticas do cotidiano, reunindo profissionais, famílias e estudantes em um ambiente de aprendizado, conexão e reflexão sobre o cuidado integral da pessoa com PC.
• CURRÍCULO
Minha formação e qualificações
-
Graduação em Medicina
Universidade Federal do Espírito Santo (UFES) – 2014 -
Residência em Ortopedia e Traumatologia
Santa Casa de Belo Horizonte. -
Especialização em Ortopedia Pediátrica
Hospital Israelita Albert Einstein – São Paulo -
Especialização em Doenças Neuromusculares
Hospital Israelita Albert Einstein. -
Mestrado Acadêmico em Ciências da Saúde
AMSPE – São Paulo -
Membro Titular
Sociedade Brasileira de Ortopedia e Traumatologia (SBOT), Sociedade Brasileira de Ortopedia Pediátrica (SBOP) e Academia Americana de Paralisia Cerebral (AACPDM).
Especialização em Paralisia Cerebral
Um olhar experiente e focado em converter evidên- cias científicas em autonomia, funcionalidade e qualidade de vida para crianças e adultos.
Precisão na análise da marcha
Utilizo a tecnologia 3D do Laboratório Einstein (LEME) para decisões cirúrgicas e terapêuticas seguras, garan- tindo o melhor caminho para a mobilidade.
Abordagem interdisciplinar
Tratamento integrado com equipes multidisciplinares. Unimos medicina, fisioterapia e tecnologia para um cuidado completo e personalizado.
Liderança acadêmica e científica
Como coordenador da pós-graduação e preceptor de residentes no Einstein, aplico no consultório o que há de mais atual na formação médica global.
Medicina de acolhimento
O rigor técnico só faz sentido com empatia. Meu compromisso é com a escuta ativa e o respeito à história de cada família.
• PATOLOGIAs
Paralisia Cerebral
A Paralisia Cerebral (PC) é a deficiência motora mais comum na infância. Ela surge de uma lesão no cérebro ainda em desenvolvimento (até os 2 anos), afetando o controle dos músculos e movimentos. Essa lesão, apesar de não ser progressiva, pode gerar impactos que se intensificam
com o crescimento da criança.

Paralisia Cerebral é um termo guarda-chuva. Não existem duas pessoas que apresentem a condição da mesma forma!
A Paralisia Cerebral resulta de lesões no cérebro em desenvolvimento. Embora multifatorial, as principais causas envolvem complicações durante o parto, infecções durante a gravidez e falta de oxigênio no cérebro do bebê. Recém-nascidos com peso inferior a 1.500g compõem o grupo de maior risco e exigem monitoramento rigoroso.
Flacidez muscular (hipotonia), alterações de reflexos e atrasos no desenvolvimento motor (dificuldade em sustentar o pescoço, sentar, engatinhar e andar). Posteriormente: rigidez, movimentos repetitivos ou falta de controle motor. Frequentemente associados: epilepsia, disfunções sensoriais, cognitivas, de comunicação e de comportamento.
O ideal é que o diagnóstico ocorra nos primeiros meses. Como o desenvolvimento motor é progressivo, as alterações tornam-se mais nítidas com o crescimento, tornando o olhar do especialista vital.
Classificações e funcionalidade

Você sabia que existem algumas classificações que podem auxiliar um médico ortopedista e os pais da criança com paralisia cerebral a encontrar qual a melhor forma de tratamento?

Onde o corpo é afetado

Onde o corpo é afetado

Onde o corpo é afetado
Como o movimento se manifesta
Como o movimento se manifesta
Como o movimento se manifesta
Como o movimento se manifesta
• GMFCS
Qual a funcionalidade da criança
A classificação funcional revolucionou a forma como nos comunicamos e definimos
o tratamento da criança com PC.
O Sistema de Classificação da Função Motora Grossa (GMFCS) é baseado no movimento iniciado voluntariamente, com ênfase no sentar, transferências e mobilidade. O principal critério é que as distinções entre os níveis devam ser significativas na vida diária.
- NÍVEL I – Anda sem limitações
- NÍVEL II – Anda com dificuldade, mas sem apoio
- NÍVEL III – Anda utilizando um dispositivo manual de mobilidade
- NÍVEL IV – Auto-mobilidade com limitações, pode utilizar mobilidade motorizada
- NÍVEL V – Transportado em uma cadeira de rodas manual
• PARALISIA CEREBRAL
O caminho para o tratamento
Mapeamento funcional
O primeiro passo é entender o tipo de Paralisia Cerebral (espástica, discinética, atáxica), a distribuição corporal (hemiplegia, diplegia, tetraplegia) e o nível funcional (GMFCS), para personalizar o plano terapêutico.

Gestão da espasticidade
Utilizamos abordagens clínicas específicas que ajudam a reduzir a tensão muscular, promovendo maior conforto e facilitando o movimento.

Preservação ortopédica
Por meio de órteses, gessos seriados ou cirurgias específicas, buscamos alinhar as articulações e promover melhor posicionamento e mobilidade.

Melhora da marcha e da funcionalidade
Pacientes que andam podem se beneficiar de análise tridimensional da marcha, que orienta decisões terapêuticas e cirúrgicas com mais precisão.

Acompanhamento contínuo e interdisciplinar
A cada fase da vida, novos
desafios surgem. O tratamento é ajustado conforme a criança cresce, com apoio de fisioterapeutas, terapeutas ocupacionais e equipe médica.
O tratamento da Paralisia Cerebral exige conhecimento técnico, sensibilidade e acompanhamento próximo. Quanto mais cedo iniciamos esse cuidado, maiores são as chances de promover autonomia e bem-estar para a criança!
• TRATAMENTOS
Acompanhe o resultado do planejamento estratégico na vida de pacientes com Paralisia Cerebral
• VIGILÂNCIA DO QUADRIL
Vigilância dos quadris na Paralisia Cerebral
Por que acompanhar é tão importante?
Embora a maioria dos pacientes nasça com os quadris normais, o desequilíbrio muscular típico da PC — especialmente a força excessiva dos músculos adutores — pode, com o tempo, causar a subluxação ou luxação da articulação. Essa alteração, se não for identificada precocemente, pode levar a dor crônica, dificuldades
de posicionamento e perda funcional.
Cuidar do quadril é cuidar da base do corpo. A vigilância precoce pode evitar cirurgias complexas e garantir mais conforto e autonomia para a criança!
Como funciona o tratamento?
Crianças com PC, especialmente as que não andam, devem realizar exames clínicos e radiografias a partir dos 2 anos para identificar precocemente sinais de deslocamento (protocolo de vigilância).
Indicado em casos leves, especialmente em crianças pequenas. Ajuda a equilibrar a força muscular e manter os quadris estáveis.
Indicada quando há migração significativa da cabeça do fêmur. Corrige o desalinhamento, alivia a dor e melhora a função.
Uma abordagem menos invasiva que pode evitar a progressão do deslocamento em crianças com subluxações iniciais.
Após qualquer intervenção, é essencial ter fisioterapia especializada e reavaliações constantes para garantir o sucesso do tratamento.
• MARCHA NA PONTA DOS PÉS
Cada passo importa no desenvolvimento infantil
A marcha na ponta dos pés, ou marcha em equino, é
um padrão em que a criança caminha sem encostar os calcanhares no chão. Até os 2 anos, esse padrão pode ser parte do desenvolvimento normal. Mas, se persiste após essa fase, pode indicar alterações neuromusculares, encurtamento muscular ou causas idiopáticas.
Corrigir a marcha na ponta dos pés não é apenas uma questão de postura. É sobre garantir autonomia, prevenir deformidades e permitir que a criança cresça com mais liberdade de movimento.
A identificação precoce e o tratamento correto têm o poder de mudar o futuro funcional da criança!
Como funciona o tratamento?
O exame físico avalia se a criança consegue apoiar os calcanhares e levantar o pé. Em casos mais complexos, é indicada análise tridimensional da marcha.
Nas fases leves ou iniciais, exercícios de alongamento e fortalecimento associados ao uso de órteses ajudam a corrigir o padrão de marcha.
Indicado quando há encurtamento da mus-
culatura da panturrilha.
O gesso promove um alongamento gradual
e indolor, com bons resultados.
Quando necessário, podemos utilizar recursos terapêuticos específicos que auxiliam na redução da tensão muscular excessiva.
Nos casos com contratura fixa, a cirurgia proporciona correção eficaz e duradoura. O pós-operatório inclui uso de gesso, órteses e reabilitação.
• TRATAMENTOS
Tratamentos e condições que acompanho
Atuação focada na preservação e ganho de funcionalidade. Através de uma avaliação ortopédica minuciosa e planejamento cirúrgico estratégico, buscamos a correção de deformidades e a redução de dores, garantindo que cada paciente alcance seu máximo potencial funcional.
Tratamento com gessos seriados, toxina botulínica, órteses ou cirurgia, conforme o grau da rigidez e o impacto funcional para a criança.
Planejamento baseado na análise da marcha, com foco no ganho de extensão, na melhora da postura e na funcionalidade global do paciente.
Atuação em casos de encurtamentos musculares, contraturas, luxação de quadril e outras deformidades ortopédicas em pacientes com paralisia cerebral.
Utilização da tecnologia do LEME para orientar intervenções cirúrgicas de forma precisa, reduzindo riscos e promovendo melhores resultados funcionais.
Atuação conjunta com fisioterapeutas, terapeutas ocupacionais, neurologistas e outros profissionais envolvidos no cuidado do paciente.
• FEEDBACKS
O que as famílias dizem sobre o Dr. Filipe?
Conheça a experiência de quem vive o dia a dia do tratamento e as conquistas de cada etapa.
• PRIMEIRA CONSULTA
Como funciona o nosso atendimento?
Presencial ou online, o cuidado com o seu filho é sempre completo e individualizado!
Consulta Presencial
Com duração média de 1h30 a 2h, realizamos uma avaliação física minuciosa combinada a uma escuta ativa do histórico do paciente. O foco é oferecer explicações claras para que a família participe de cada decisão, construindo juntos um planejamento de tratamento contínuo, especializado e seguro.
Consulta Online
Ideal para famílias que não conseguem se deslocar até São Paulo, essa modalidade mantém o mesmo rigor técnico com duração de 1h30 a 2h. A consulta é fundamentada na análise detalhada de fotos e vídeos enviados previamente, permitindo orientações precisas e um planejamento feito em conjunto para garantir total segurança nas decisões.
Agende agora uma avaliação e receba um plano de tratamento personalizado!
Copyright © 2026 – Dr. Filipe Barcelos – Todos os direitos reservados
Produzido por:

